こんにちわ。吉田俊太郎です。
本ブログでは対象者の方に触れた時、自分の手から感じ取れる情報量を増やせるよう、触診リテラシーを高めることを目標に、普段の評価や治療に役立ててもらえましたら嬉しいです。
触診の精度や正確性を高めるには、目的の部位の解剖学的情報が多ければ、多いほど触診能力が高まることは様々な部位で報告されています。
そのようなことから、本記事は触診の精度を高めるための解剖学的情報に関する記事を取り上げます。
また、このご時世、基本的な情報は溢れていますので、本ブログでは他では見たことのない内容を意識して作成しています。
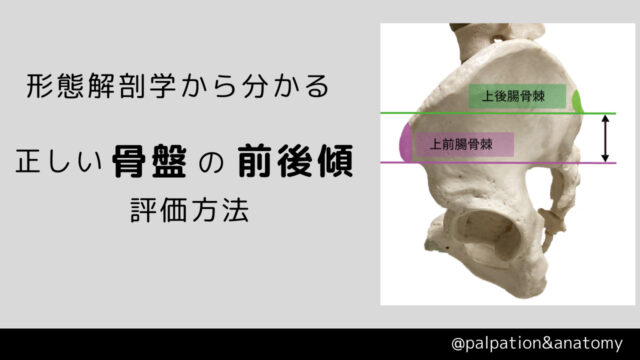
前記事では寛骨の前後傾の評価方法について、必ずしも教科書で書かれている、上前腸骨棘よりも上後腸骨棘が2-3横指高い位置にあるわけではないことを、ご献体の寛骨をご確認いただき確かめました。
本記事では寛骨のアライメントで触診する”上後腸骨棘”について、ある程度の幅と広さがある上後腸骨棘のどの部分を触診すると、寛骨のアライメントを評価するときに正確であるのか?と疑問に関しての研究をもとに解説します。
目次
上後腸骨棘を触診する三つの臨床場面
前記事で寛骨の前後傾の評価で上後腸骨棘を触診することについては触れましたが、他にも上後腸骨棘を触診場面はあります。
サロン内の先生方に、上後腸骨棘を触診する臨床場面を伺ったところ、大きく分けると以下の3つに分類できました。
- 骨盤のアライメント評価(前後傾や回旋)
- 骨盤の動きの評価(仙腸関節の動き)
- PSIS周囲の組織に触れる際のランドマーク(多裂筋、腸腰靭帯、上・下殿皮神経等)
上記の通り、上後腸骨棘は臨床場面で色々な観点で触診される部位であることが分かります。
特に③の周囲の組織の評価のランドマークとしているということは、イコールPSISは他の組織の触診の出発点になっているということですので、
上後腸骨棘の触診に誤りが生じると、周囲の組織の触診の誤りにも繋がりやすいとも言えるかと思います。
その上で、ある程度の面積のあるPSISのうち以下の2つの視点で研究を元に考えたいと思います。
- どの部分のPSISをランドマークとしたら良いのか?それはなぜか?
- そのランドマークを触診する精度において、誤差を少なくする(検者内信頼性・検者間信頼性を最大限に高める)にはどうしたら良いか?
検査者内信頼性と検査者間信頼性の違いについて
◯ 検者内信頼性
1人の検者が検査・測定を複数回繰り返したときの信頼性(精度,再現性)を意味します。
つまり、検査・測定を繰り返したときに値がどれくらい一致するか、1人の検者自身による一貫性およびバラツキを表す指標になります.
◯ 検者間信頼性
複数の検者によって検査・測定されたデータの信頼性(精度,再現性)を意味します。つまり,複数の検者が検査・測定を行ったときに値がどれくらい一致するか,検者どうしの一貫性およびバラツキを表す指標になります.
※日本理学療法連合を参考(https://www.jspt.or.jp/ebpt_glossary/inter-rater-reliability.html)
上後腸骨棘の頂点をランドマークにすることが好ましいケース
上後腸骨棘とは腸骨綾の最も後方で出っ張った領域です。
そのため、腸骨稜と上後腸骨棘の形は、刃(やいば)や剣の形状に似ていると言われることがあります。
英語では”blade-like”と表現される場合があります(図1)。
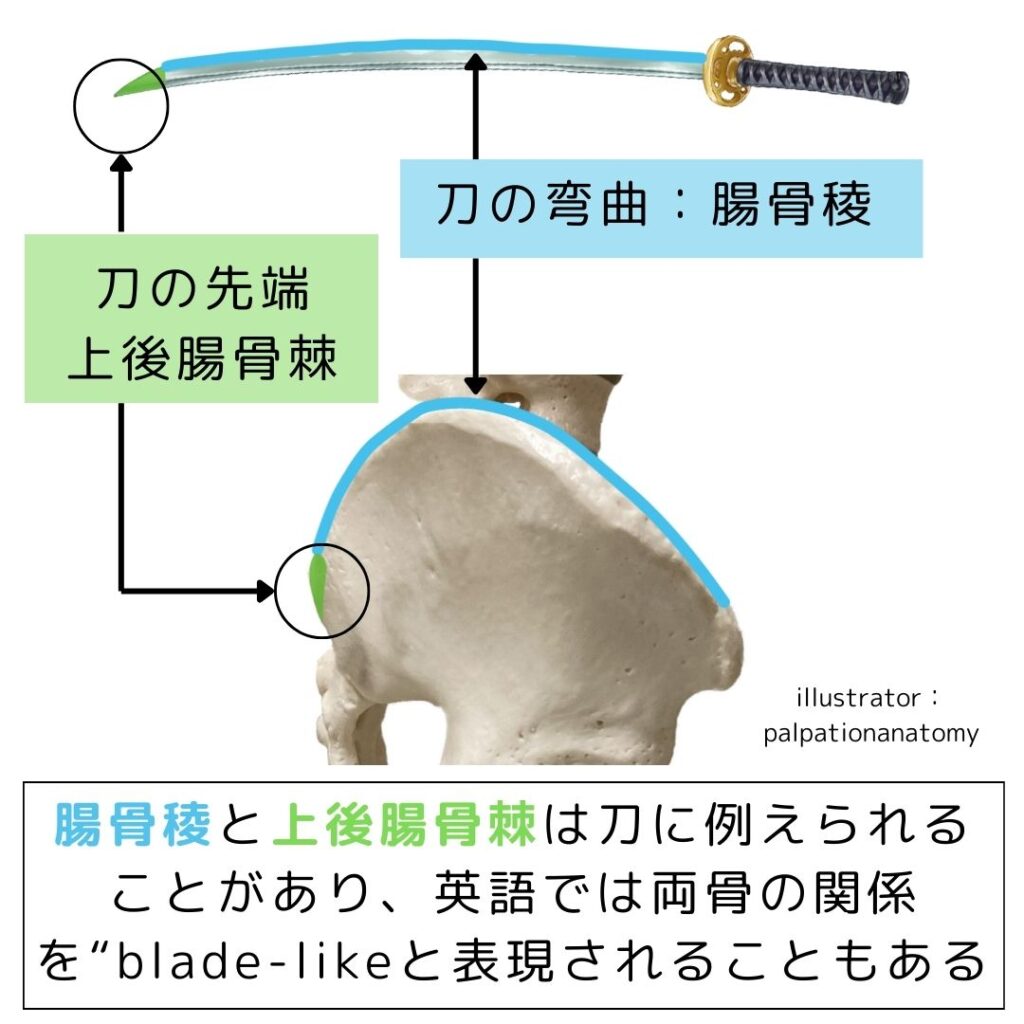
刃の本体部分は弯曲しており、腸骨稜も同じように丸みを持って弯曲しています。
そして、刃の先端の方が上後腸骨棘です。
さらに、刀の最も先端の部分がPSISの頂点です。
よって、刃の最先端は面積が狭いために、触診の難易度的が難しい場合があります。
ただ、触診に慣れた先生におきましては、最も面積が少ない分、検査者内での誤差の少ない領域です。
(触診に慣れた方であれば、一回目も二回目も三回目も同じ場所を触診できる可能性は高いのが、PSISの頂点です)。
それに対して、研究では上後腸骨棘の下面をランドマークにしていることが一般的です。
検者間信頼性の観点1,2)や触診に慣れていない方には、上後腸骨棘の下面が推奨されていますのでその理由について解説します。
上後腸骨棘の下面をランドマークにすることが好ましいケース
上後腸骨棘の触診に自信がないという方には、PSISの下面をランドマークにすることをオススメしています。
その理由は、以下の2つです。
- 刃の先端である上後腸骨棘の頂点に比べ、シンプルに上後腸骨棘の下面の方が面積が大きいため触診しやすいため
- 上後腸骨棘の下面は凹んでいるため、上後腸骨棘の下からサスっていくと指が引っかかりやすいため(図2)
- 上後腸骨棘の下面でひっかけることで、上下で骨を挟み込むことができ安定するため
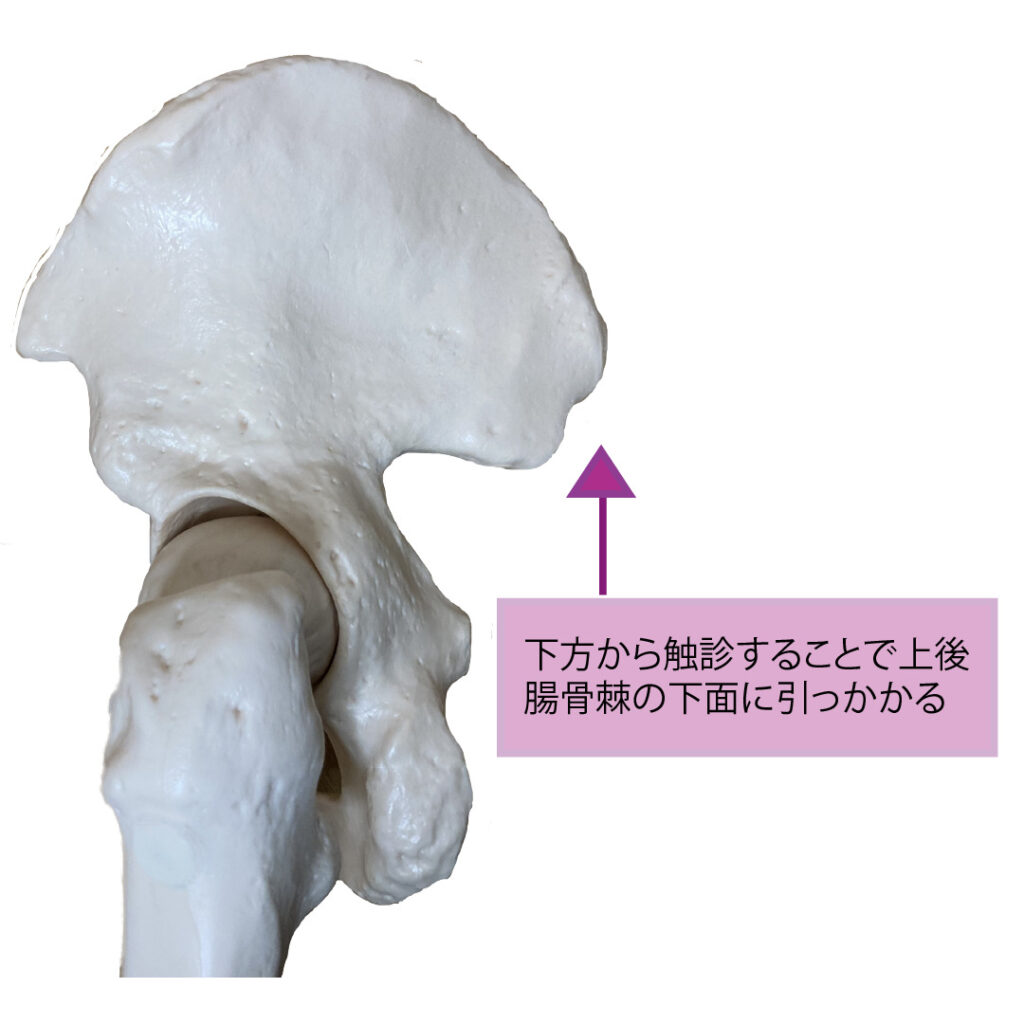
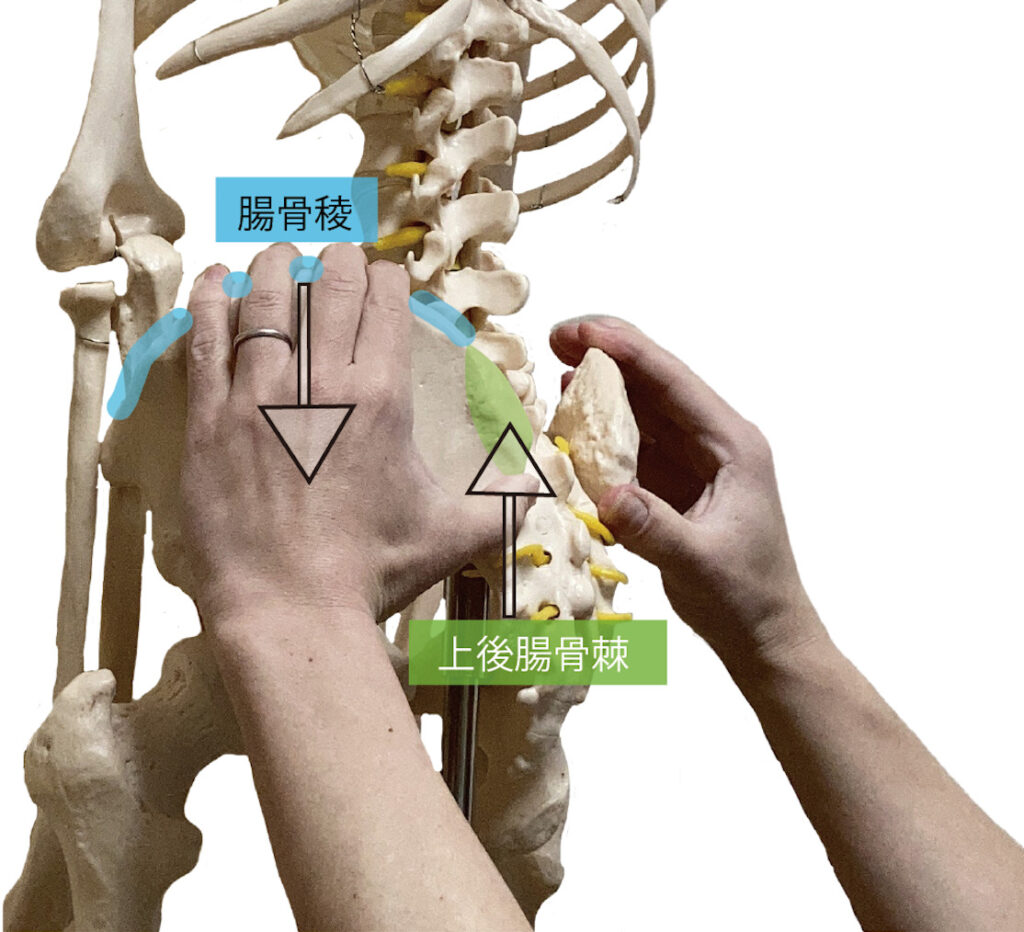
③について、上後腸骨棘の下面と腸骨稜で挟み込むことが可能です(図3)。
触診部位:肩甲骨の外側縁
肩甲骨の外側縁を触診しようとした時に外側縁の一部位をピンポイントで触診しようとすると、外側縁を外側から押してしまう関係で、肩甲骨が内側に移動してしまうことを経験します。
そのため、肩甲骨の外側縁を触診する時には、内側縁を固定して肩甲骨が内側に移動しないように行うことが一般的です。
上後腸骨棘の下面をランドマークにする際に、座位や立位姿勢で評価する時は特に、寛骨が上方や前方へ動かないよう考慮する必要があります。
よって、研究では腸骨棘と上後腸骨棘の下縁で挟み寛骨が動かないように固定するような触診の方法が用いられます(図3)。
上後腸骨棘の下面のランドマークが好ましくないケース
上後腸骨棘の下面をランドマークにする場合には、示指と母指を使用するため、検査者の指の長さや対象者の体格が大きいなどで、腸骨稜の上縁と上後腸骨棘の下縁に手が届かず挟めない場合があります。
よって、検査者側、対象者側の両者の体型などにより難しい場合もあることも考慮が必要であると思っています。
そのためセミナー等の触診の訓練をする際には、ある程度体格の似たペアで行うのが良いとも思っています。
上後腸骨棘の触診部位のまとめ
統計的な観点から、上後腸骨棘の触診に自信があり、”検者内の信頼性”を重視する場合や、肉付きが良い方の場合には、上後腸骨棘の頂点を触診することが良いことが分かりました。
その裏付けとしては、アンケートにて触診に自信があると応えられ、一定以上の解剖学な知識がある方の触診の正確性は統計的にも有意であったという報告もあります 3)。
反対に上後腸骨棘の触診に自信はない、”検者間の信頼性”を重視する場合や、肉付きは普通までの範囲、検査者と対象者の体格がさほど違わない場合には、上後腸骨棘の下面を触診することが良いことが分かりました。
参考文献
1.Riddle DL, Freburger JK. Evaluation of the presence of sacroiliac joint region dysfunction using a combination of tests: a multicenter intertester reliability study. Phys Ther. 2002;82(8):772–781.
2.Sutton C, Nono L, Johnston RG, Thomson OP. The effects of experience on the inter-reliability of osteopaths to detect changes in posterior superior iliac spine levels using a hidden heel wedge. J Bodywork Movement Ther. 2013;17(2):143–150.
3.Karas S, Schneiders A, Reid D, Talisa V. Factors affecting confidence and knowledge in spinal palpation among international manual physical therapists. J Manual Manip Ther. 2016;24:166–73.