足関節の3本の外側靭帯は実は繋がっている

これまで”距骨”について、2つの記事を発信しました。
その中で距骨の特徴の一つが、足根骨の中で唯一”筋”の付着を持たない骨でした。
ただ、そのかわりに距骨には靭帯が付着しているという特徴がありました。
距骨は筋による支えがないため、靭帯にて安定性を確保しています。
そのようなことから、本記事では距骨の安定性に関与する”靭帯”を取り上げます。
◯距骨に付着する靭帯とは
◯足関節捻挫の基本的情報(靭帯の部位ごとの損傷の割合)
◯外側靭帯の解剖学的情報(付着部、長さ、幅など)
・外側側副靭帯の長さと幅は反比例する?
◯前距腓靭帯は2本の束で構成される?
◯3つの靭帯は腓骨外果の裏側で実は繋がっていた?
目次
距骨に付着する靭帯とは
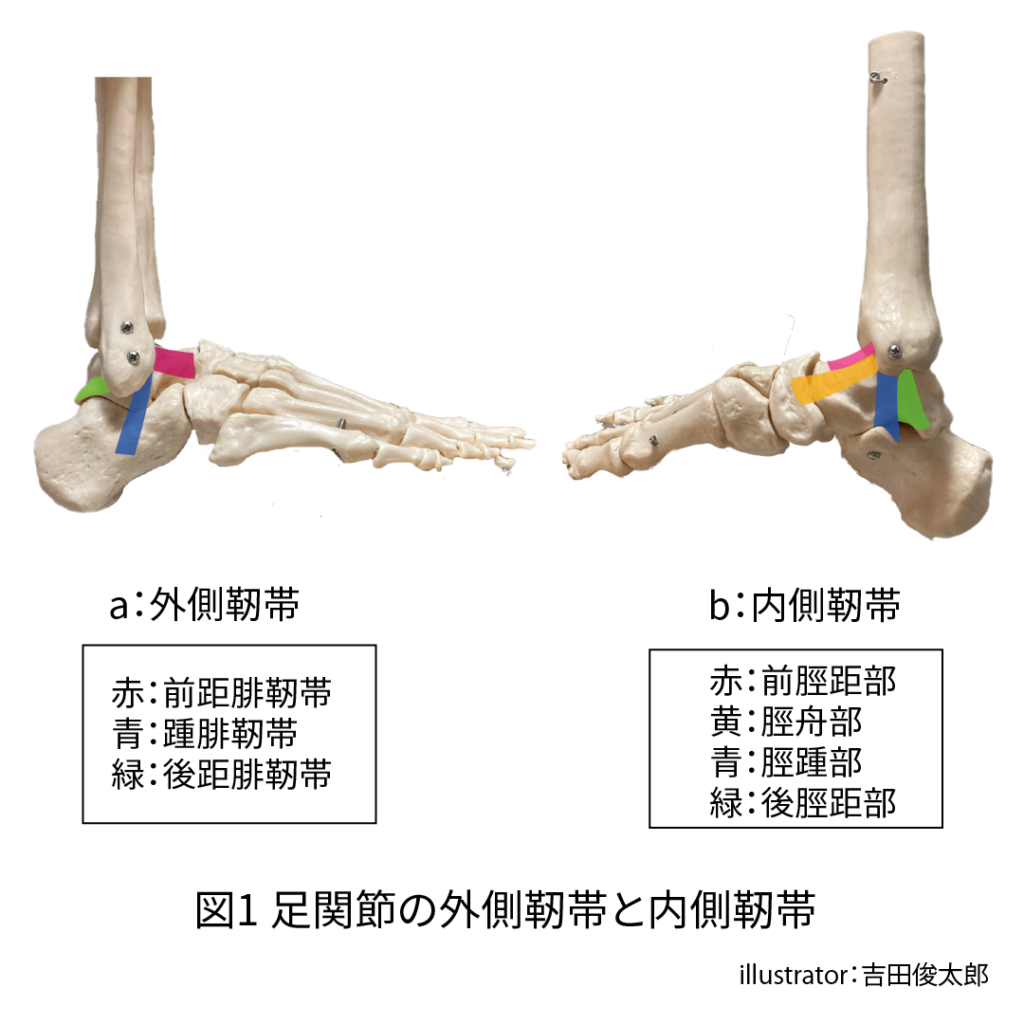
足関節の外側には外側靭帯、内側には内側靭帯(三角靭帯)が付着します。
外側靭帯は3つの靭帯で構成されます(図1-a)。
- 前距腓靭帯
- 踵腓靭帯
- 後距腓靭帯
内側靭帯(三角靭帯)は4つの靭帯で構成されます(図1-b)
(研究レベルでは、内側靭帯は表層に7束、深層に2束と分類されますが、ここではシンプルに教科書的な部分までに整理したいと思います)
- 前脛距部
- 脛舟部
- 脛踵部
- 後脛距部
それぞれの靭帯をご確認いただいた上で、その中でも距骨に付着する靭帯を整理すると
距骨の外側には、前距腓靭帯と後距腓靭帯が付着します(図1-a)。
距骨の内側には、前脛距部、後脛距部が付着します(図1-b)。
3つの靭帯からなる外側靭帯のうち2つの靭帯が距骨に付着し、4つの靭帯からなる内側靭帯も、そのうち半分の2つの靭帯が距骨に付着していることからも、距骨には筋による安定性が確保できないため、距骨の安定性には、やはり靭帯が重要な役割を持っていることが理解できます。
本記事では臨床的に内側靭帯に比べ外側靭帯の方が損傷しやすいため、ここからは外側側副靭帯について取り上げます。
足関節捻挫の基本情報
足関節捻挫の種類には外側靭帯が損傷する内反捻挫と内側靭帯が損傷する外反捻挫とがあります。
外側・内側靭帯の両靭帯が損傷することは稀ではありますが存在します。
ただ割合的には内反捻挫による外側靭帯の損傷が全体の85%、残りの15%が外反捻挫による内側靭帯の損傷です1)。
さらに85%の外側靭帯の損傷のうちの、約65%が前距腓靭帯の単独損傷、残りの20%が前距腓靭帯と踵腓靭帯の複合損傷です2)。
ちなみに後距腓靭帯の損傷は非常に稀で、交通事故などの足関節の重度な脱臼などによって引き起こされる場合があります3)。
外側靭帯の解剖学的情報(付着部、長さ、幅など)
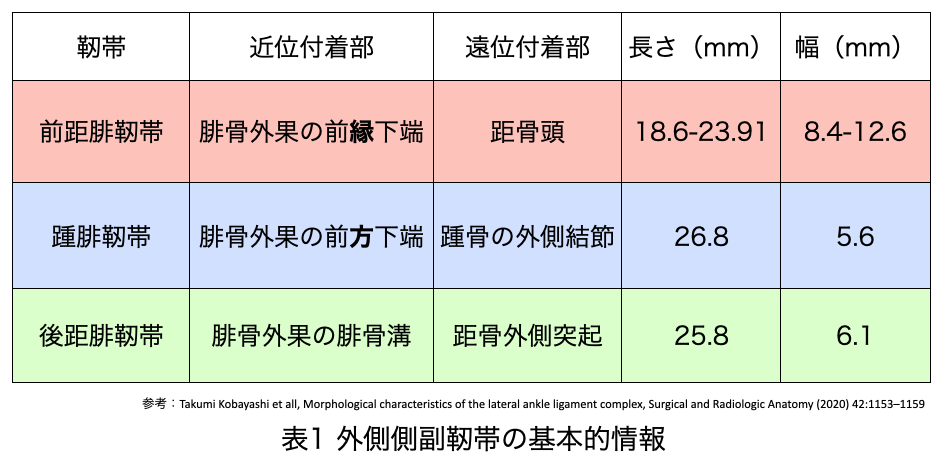
外側側副靭帯は以下の3つの靭帯の束で構成されています。
①前距腓靭帯、②踵腓靭帯、③後距腓靭帯
それぞれの靭帯の付着部と長さを表1に示します4)。
前距腓靭帯と踵腓靭帯の近位付着部は隣りあっているため記載が似ています(表1)。
前距腓靭帯と後距腓靭帯は腓骨と距骨を繋げるのに対して、踵腓靭帯は腓骨と踵骨を繋ぎます。よって三つの靭帯の中では踵腓靭帯が最も長くなります。
外側側副靭帯の長さと幅は反比例する?
表1より長さが長い順に並べる
踵腓靭帯(26.8mm)→ 後距腓靭帯(25.8mm)→ 前距腓靭帯(23.9mm以下)5)
表1より幅が広い順に並べると
前距腓靭帯(12.6mm以下)→後距腓靭帯(6.1mm)→ 踵腓靭帯(8.6mm)5)
上記の通り、外側側副靭帯は長さが長いと幅は狭くなり、長さが短いと幅が広いことがわかります。
前距腓靭帯は2本の束で構成される?
表1をご覧頂き、なぜ前距腓靭帯に限り、靭帯の”長さ”と”幅”の数値に変動があるのか疑問に思われたのはないでしょうか?
靭帯は一本の束から構成されているイメージがあると思いますが、実は詳細に解剖してみると、何束にも分けられる靭帯が存在します。
前距腓靭帯もその一つです。
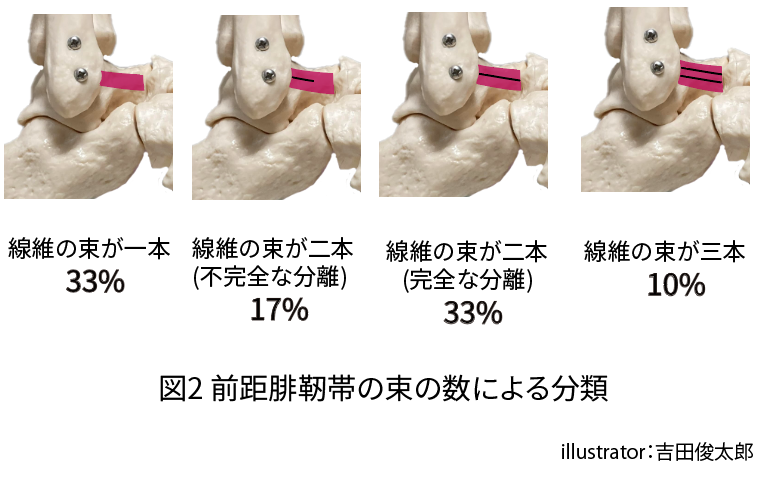
前距腓靭帯の束は一本から三本までバリエーションがあることが報告されています5)。
一本の束からなる場合が33%、二本の束からなる場合が50%、三本の束からなる場合が10%です。
さらに二本の束の場合には、二本の束が完全には分離しないタイプが17%と少数で、残りの33%は二本の束が完全に分離するタイプでした(図2)
よって束の数が多い方が靭帯の幅は広くなり、束の数が少ない方が靭帯の長さは長くなる傾向にありました。
よって表1の前距腓靭帯のみ、長さは幅に変動がある結果になりました。
3つの靭帯は腓骨外果の裏側で実は繋がっていた?
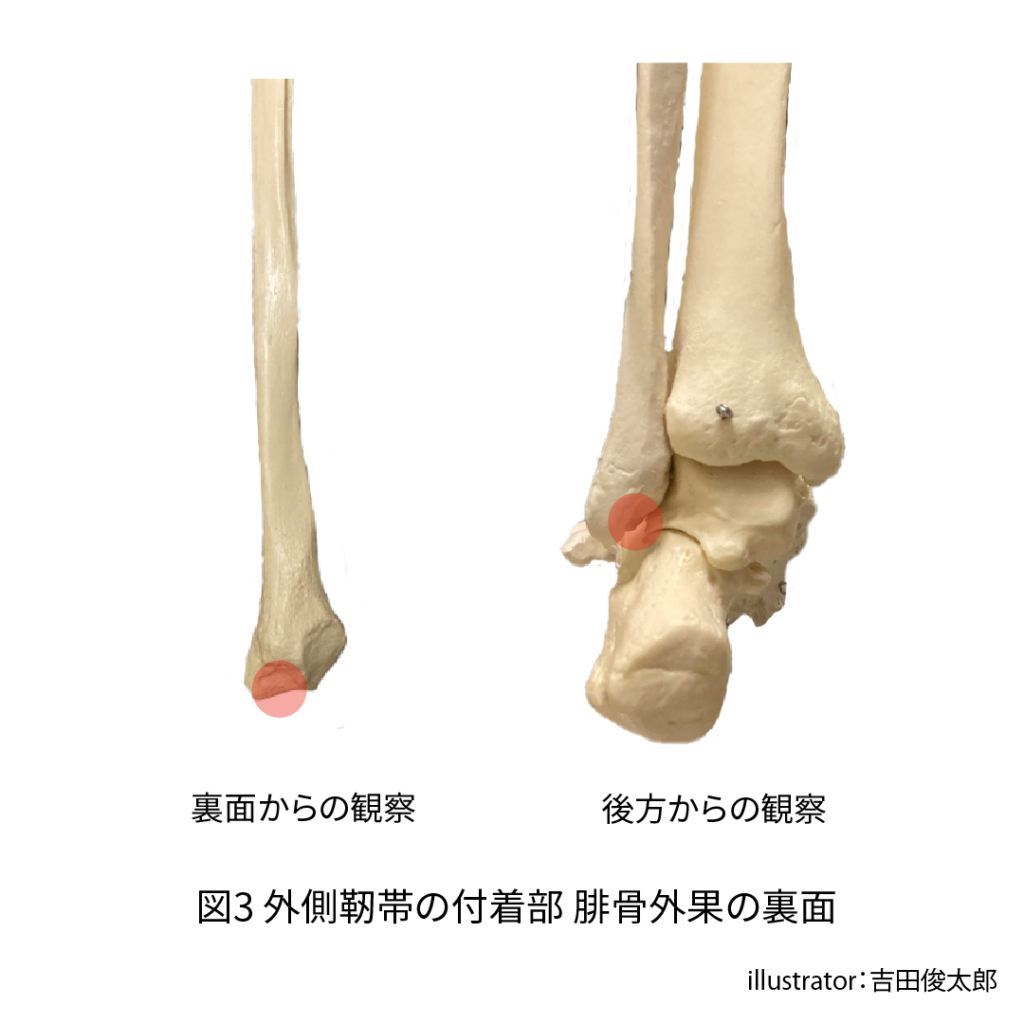
三つの外側側副靭帯の近位付着部は腓骨の外果に付着していることが共通しています。
ネット上で外側側副靭帯を描いたイラストを見ていただきたいのですが、ほとんどのイラストで、外側側副靭帯は腓骨の外果の別々の場所に付着していて描かれていることが一般的です。
本記事でも三つの外側側副靭帯の近位付着部を分けて記載しました。
しかし実際は三つの外側側副靭帯は繋がっています。
どのように繋がっているかというと、三つの靭帯は腓骨外果の表面に付着しているだけでなく、腓骨外果の裏側にまで延びており、靭帯の一部は腓骨の裏側で繋がっていることが肉眼解剖学の研究で分かっています2)(図3)。
前距腓靭帯の単独損傷であっても、同時に踵腓靭帯、後距腓靭帯にも少なからず影響が出ることが考えられます。
本記事で取り上げた外側靭帯は、内反捻挫で損傷する靭帯ですので臨床現場でも注目されます。
内反捻挫とは足関節が内反位にて損傷するためにその名がついています(図4)。
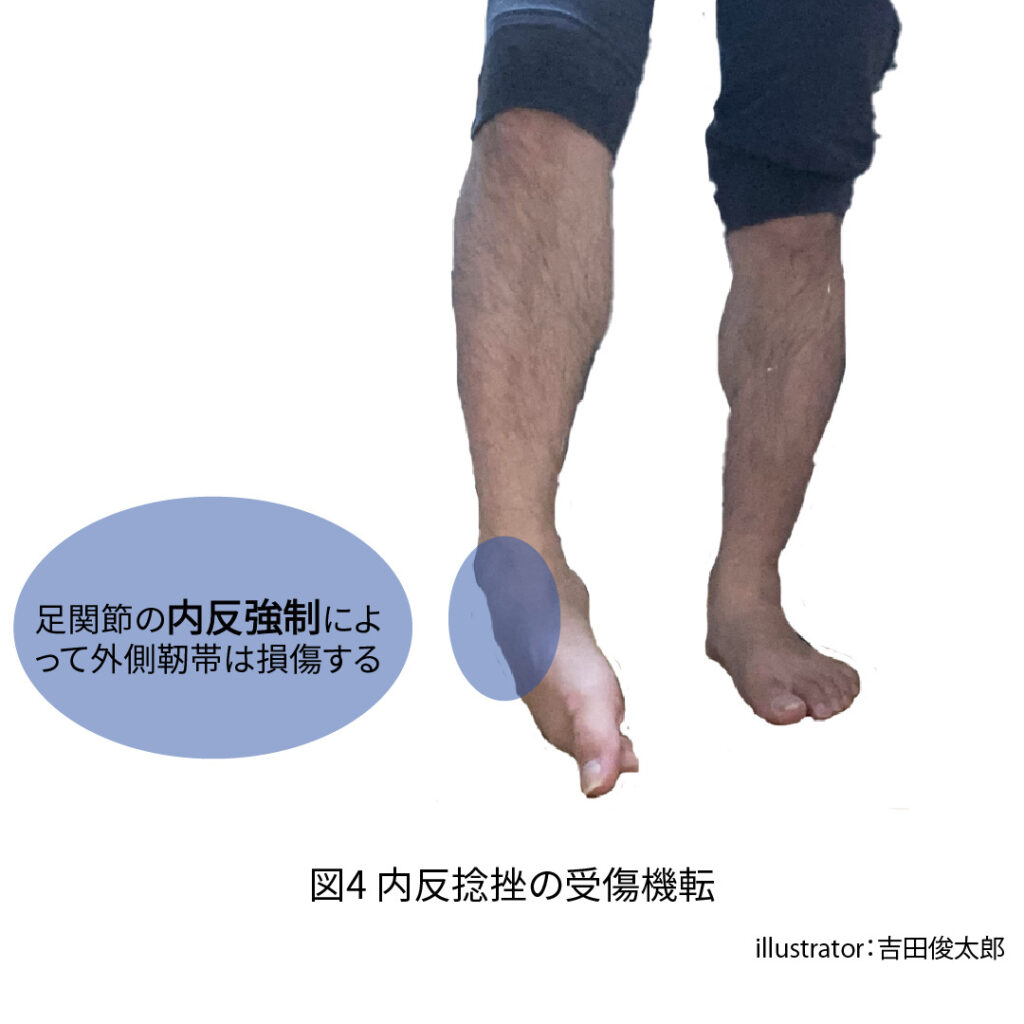
内反捻挫の有無を判断するときに、前方引き出しテストが最も代表的な整形外科的テストですが、なぜ損傷するときの姿勢は足関節の内反であるのに、損傷を判断するテストでは距骨を前方へ引き出すテストになるのか?などセミナー講師のお仕事をしているといただくことの多いご質問内容を以下の3つに整理しました。
次のプレミアム記事で解剖学的な視点からそれぞれ発信していますので、チェックしてみてください。
- 受傷機転は外反という一つの動きであるにも関わらず、なぜ受傷を判断するテストは二つ実施するのですか?
- 教えてくれる講師の先生方によってテスト時の足関節の角度が違うのですが、解剖学的にはそれぞれのテストで最も適切な関節角度はありますか?
- 単独損傷の場合でも複合損傷の場合でも、テストを実施した時の不安定性の反応は同じでしょうか?
外側靭帯損傷の患者さんやクライエント様を担当したときに、前方引き出しテストや距骨傾斜テストを実施されると思いますが、何となく行うのではなく、解剖学的な原理を理解し実施することで、テストの技術や精度も向上します。
また損傷後の アプローチ方法やリスク管理の参考にもなると思います。
<参考文献>
1.Ferran NA, Maffulli N. Epidemiology of sprains of the lateral ankle ligament complex. Foot Ankle Clin 2006;11:659-62.
2.Brostrom L. Sprained ankles. VI. Surgical treatment of “chronic” ligament ruptures. Acta Chir Scand 1966; 132:551-65.
3.Kerkhoffs GM, Rowe BH, Assendelft WJ, et al. Immobilisation and functional treatment for acute lateral ankle ligament injuries in adults. Cochrane Database Syst Rev 2002;CD003762
4.Golanó P, Vega J, de Leeuw PA, et al. Anatomy of the ankle ligaments: a pictorial essay. Knee Surg Sports Traumatol Arthrosc 2010;18:557–69.
5.akumi Kobayashi et all, Morphological characteristics of the lateral ankle ligament complex, Surgical and Radiologic Anatomy (2020) 42:1153–1159